مقدمة
أورام قاعدة الجمجمة تمثل بعضاً من أكثر الحالات تحدياً في جراحة الأعصاب. موقعها العميق، وقربها من الهياكل العصبية الوعائية الحيوية، والتشريح المعقد المحيط بها يجعل الوصول إليها وإزالتها بأمان أمراً صعباً بشكل خاص. من بين هذه الحالات النادرة، تبرز الأورام الحبلية المنحدرية كآفات شديدة التحدي تتطلب خبرة متعددة التخصصات ومناهج تكنولوجية متقدمة.
تستكشف دراسة الحالة هذه الإدارة الناجحة لورم حبلي قاعدي في مريض شاب في مدينة برجيل الطبية، مسلطة الضوء على دمج التقنيات المتطورة قليلة التوغل، والتصوير أثناء العملية، والرعاية الشاملة متعددة التخصصات التي أدت إلى نتيجة مثالية لحالة قد تكون مدمرة.
فهم الأورام الحبلية السريرية
ما هي أورام الحبل الظهري؟
الأورام الحبلية هي أورام خبيثة نادرة وبطيئة النمو تتطور من بقايا الحبل الظهري، وهو تركيب جنيني يشارك في تطور العمود الفقري. تنشأ هذه الأورام عادةً على طول الهيكل المحوري، حيث تظهر حوالي 35% منها في قاعدة الجمجمة (المنحدر)، و50% في العجز، و15% في العمود الفقري المتحرك.
مع معدل حدوث يبلغ حوالي 8 حالات لكل 10 ملايين شخص، تعد أورام الحبل الظهري السريري نادرة للغاية. وعادة ما تظهر لدى البالغين بين 40-60 عاماً، رغم أنها قد تحدث في أي فئة عمرية.
العرض السريري
تعتمد المظاهر السريرية لأورام الكوردوما القاعدية على حجمها وموقعها الدقيق والتراكيب المحيطة التي تضغط عليها أو تغزوها. وتشمل العلامات الشائعة:
- عجز الأعصاب القحفية: نتيجة ضغط الأعصاب القحفية العابرة لقاعدة الجمجمة
- الصداع: غالباً ما يكون بسبب زيادة الضغط داخل الجمجمة أو الضغط المباشر على الهياكل الحساسة للألم
- اضطرابات بصرية: تشمل الرؤية المزدوجة (ازدواج الرؤية)، وعيوب المجال البصري، أو ضعف حدة البصر
- أعراض ضغط جذع الدماغ: قد تشمل مشاكل في التوازن، وخلل في الوظائف الحركية أو الحسية
- خلل في الغدة النخامية: إذا امتد الورم إلى المنطقة السرجية
التحديات التشخيصية
تشخيص ورم الحبل العصبي في عظم الوتد يقدم العديد من التحديات:
- الندرة: قد لا يواجه العديد من الأطباء السريريين حالة واحدة طوال مسيرتهم المهنية
- أعراض غير محددة: قد تُعزى الأعراض الأولية مثل الصداع أو ازدواج الرؤية إلى حالات أكثر شيوعاً
- موقع عميق: يجعل موضع الورم عند قاعدة الجمجمة الفحص السريري صعباً
- المظهر الإشعاعي المتغير: يمكن أن يحاكي آفات أخرى في قاعدة الجمجمة
عرض الحالة
ملف المريض
كان المريض في هذه الحالة رجلاً باكستانياً يبلغ من العمر 35 عاماً يعمل سائقاً. كانت شكواه الرئيسية هي الرؤية المزدوجة (ازدواج الرؤية) التي تطورت على مدى بضعة أشهر، وازدادت سوءاً بشكل تدريجي حتى أثرت بشكل كبير على أنشطته اليومية وأجبرته على التوقف عن القيادة.
توجه المريض في البداية للحصول على رعاية طبية في مستشفى آخر، حيث تبين أنه يعاني من شلل في العصب القحفي السادس الأيسر (العصب المبعد)، الذي يتحكم في حركة العين الجانبية. وهذا ما فسر ازدواج الرؤية لديه، حيث أدى شلل العصب المبعد إلى ضعف القدرة على إبعاد العين اليسرى.
التقييم التشخيصي
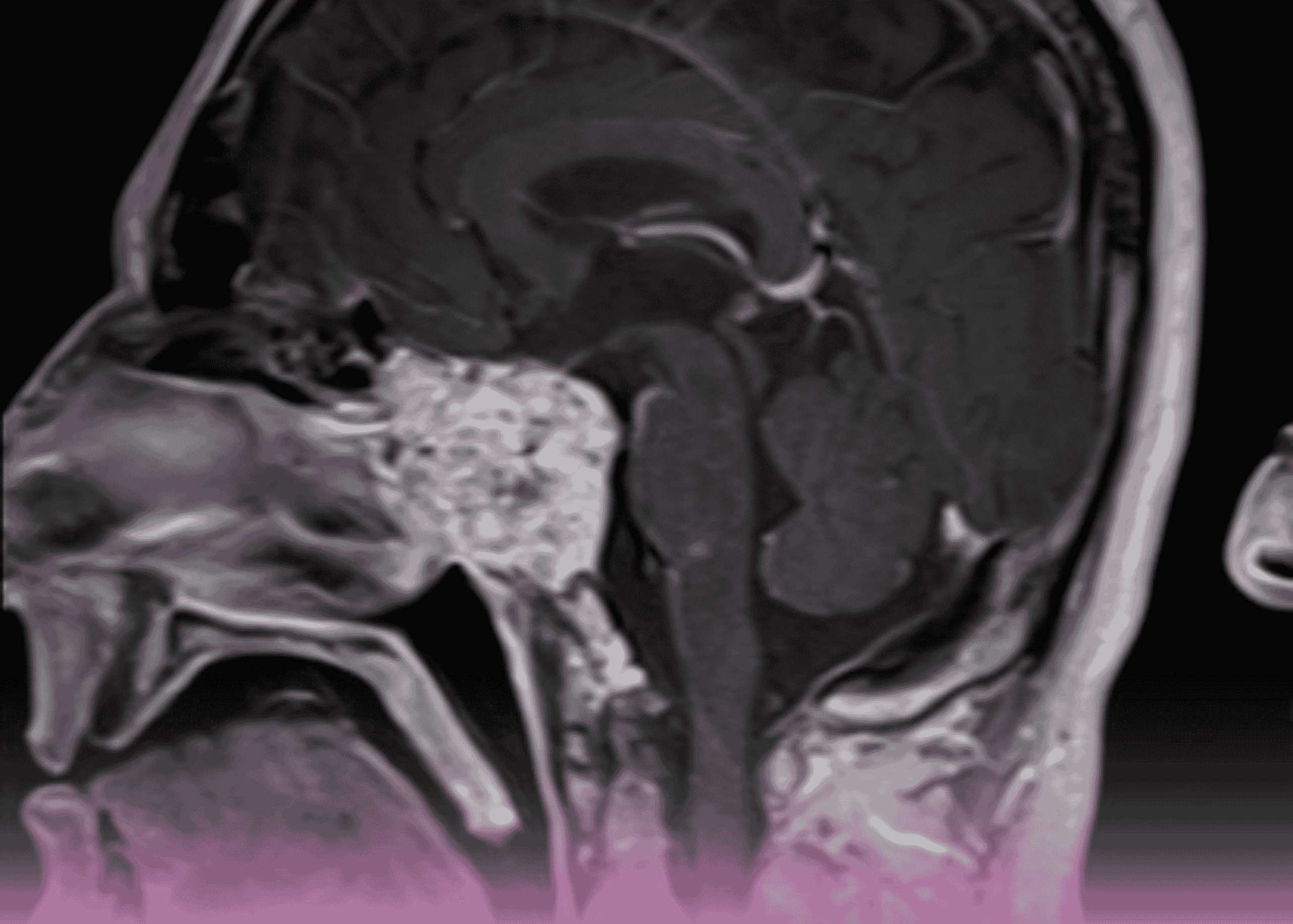
خضع المريض للتصوير بالرنين المغناطيسي (MRI) الذي كشف عن نتيجة مقلقة: منطقة كثافة إشارة غير طبيعية خارج المحور في الصهريج أمام الجسر على طول المنحدر. قاس الورم حوالي 33 × 16 × 29 ملم في الأبعاد من الجمجمة إلى الذيل، ومن الأمام إلى الخلف، وفي العرض.
خصائص التصوير تضمنت:
- انخفاض شدة الإشارة في الصور الموزونة T1
- إشارة غير متجانسة في صور الرنين المغناطيسي الموزونة T2 وصور FLAIR
- إشارة غير متجانسة في التصوير الموزون بالانتشار
- لا يوجد تعزيز ملحوظ في الصور بعد حقن الصبغة
أظهرت الآفة طبيعة متسللة، حيث غزت وضغطت على الجسر مع تأثير كتلي واضح على جذع الدماغ. بالإضافة إلى ذلك، انزاح الشريان الفقري نحو اليسار. امتد الورم جزئياً إلى السرج، ضاغطاً على الغدة النخامية، وتلامس جانبياً مع الفص الصدغي الأيسر والجيوب الكهفية على الجانبين، مع احتمال امتداده إلى الجيب الكهفي الأيسر.
هذه النتائج الإشعاعية كانت تشير بقوة إلى ورم كوردوما المنحدر، وهو ورم نادر في قاعدة الجمجمة
التشخيص المبدئي
بناءً على الأعراض السريرية ونتائج التصوير، تم تشخيص كتلة كبيرة خلف المنحدر العظمي مع ضغط على جذع الدماغ، حيث كان الورم الحبلي المنحدري هو السبب الأكثر احتمالاً
نهج علاجي شامل
نهج علاجي شامل
عند الإحالة إلى مدينة برجيل الطبية، خضع المريض لتقييم شامل في عيادة جراحة الأعصاب. قام فريق جراحة الأعصاب بشرح حالته بالتفصيل ومناقشة خيارات العلاج المختلفة.
تم إجراء تحقيقات إضافية، بما في ذلك:
- تقييم الغدد الصماء: لتقييم أي تأثير على وظائف الغدة النخامية
- التقييم البصري الرسمي: لتوثيق مدى الإعاقة البصرية
تم عرض الحالة في المجلس الاستشاري للأورام برئاسة البروفيسور حميد عبيد بن حرمل الشامسي، وبمشاركة متخصصين في الأشعة وطب الأورام والعلاج الإشعاعي. وبعد مناقشة مستفيضة، أوصى المجلس بالتدخل الجراحي كخط علاجي أول، على أن يتم تحديد العلاج المساعد لاحقاً بناءً على نتائج الفحص النسيجي المرضي.
التخطيط الجراحي
اختار الفريق الجراحي نهجاً جراحياً عبر الأنف بالمنظار الداخلي عبر العظم الوتدي بأقل تدخل جراحي. تتجنب هذه التقنية الحديثة الحاجة إلى فتح الجمجمة وإزاحة الدماغ من خلال الوصول إلى الورم عبر الممر الطبيعي للتجويف الأنفي والجيوب الأنفية. تضمنت الخطة الجراحية:
- التنظير الجراحي المجهري عبر الأنف والسرج التركي: نهج جراحي محدود التدخل للوصول إلى الورم واستئصاله
- التوجيه العصبي الملاحي: تقنية متقدمة بمساعدة الكمبيوتر لتوفير التوجيه الجراحي في الوقت الفعلي
- المراقبة الكهروفسيولوجية: المراقبة المستمرة لوظائف الأعصاب أثناء الجراحة للحد من مخاطر الإصابة العصبية
- التشريح النسيجي التجميدي أثناء العملية: للتأكد من التشخيص خلال الجراحة
- إعادة بناء قاعدة الجمجمة: لإصلاح العيب الجراحي ومنع تسرب السائل النخاعي بعد العملية
التنفيذ الجراحي
تم إجراء العملية الجراحية كما هو مخطط لها، باستخدام منظار عبر التجويف الأنفي. وخلال الإجراء، تم تنفيذ عدة خطوات رئيسية:
- أكد الفحص النسيجي مع التحليل التجميدي أثناء العملية الجراحية تشخيص الورم الحبلي القذالي
- قام الفريق الجراحي باستئصال دقيق للورم عبر ممر ضيق بين الهياكل العصبية الوعائية الحيوية
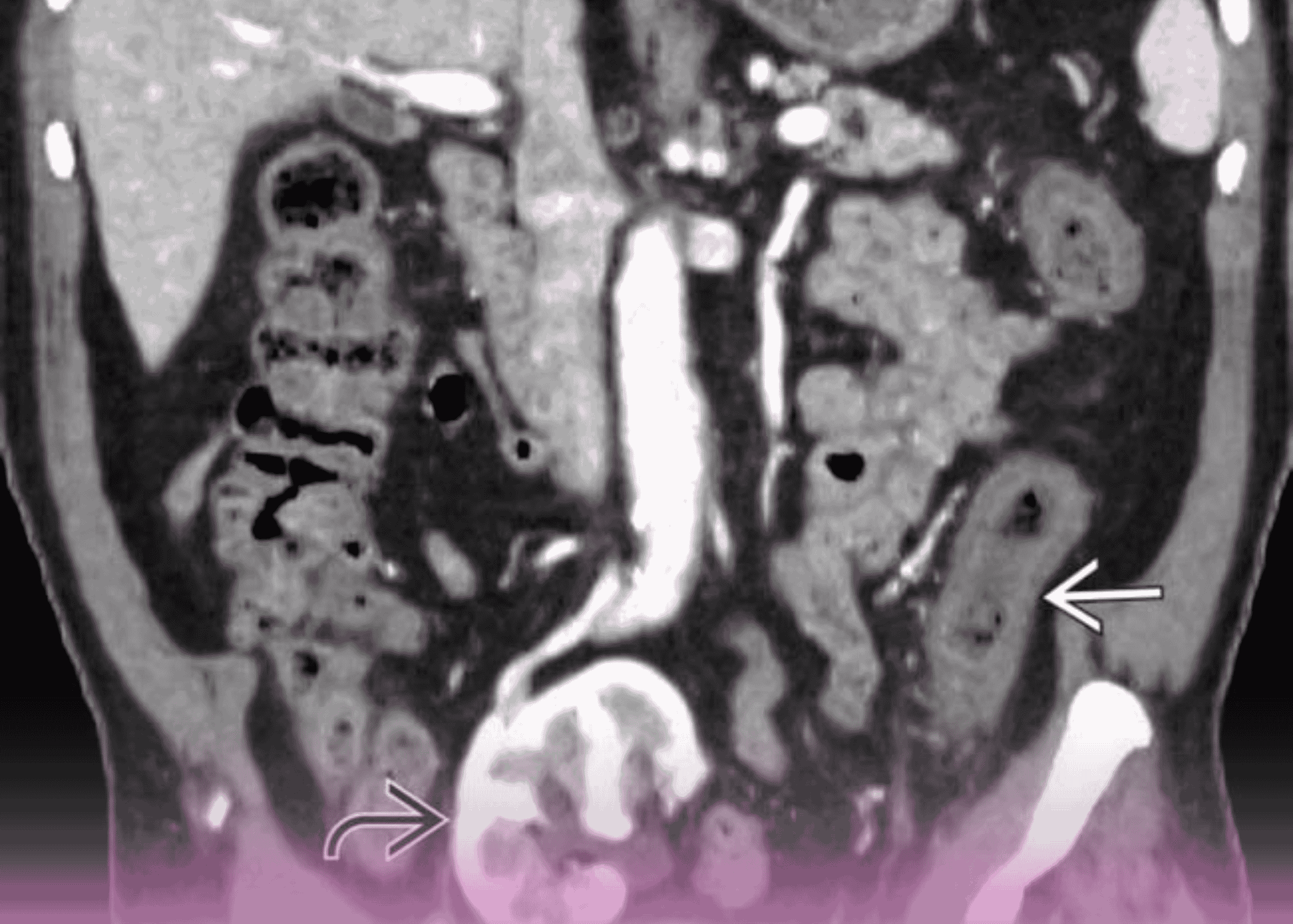
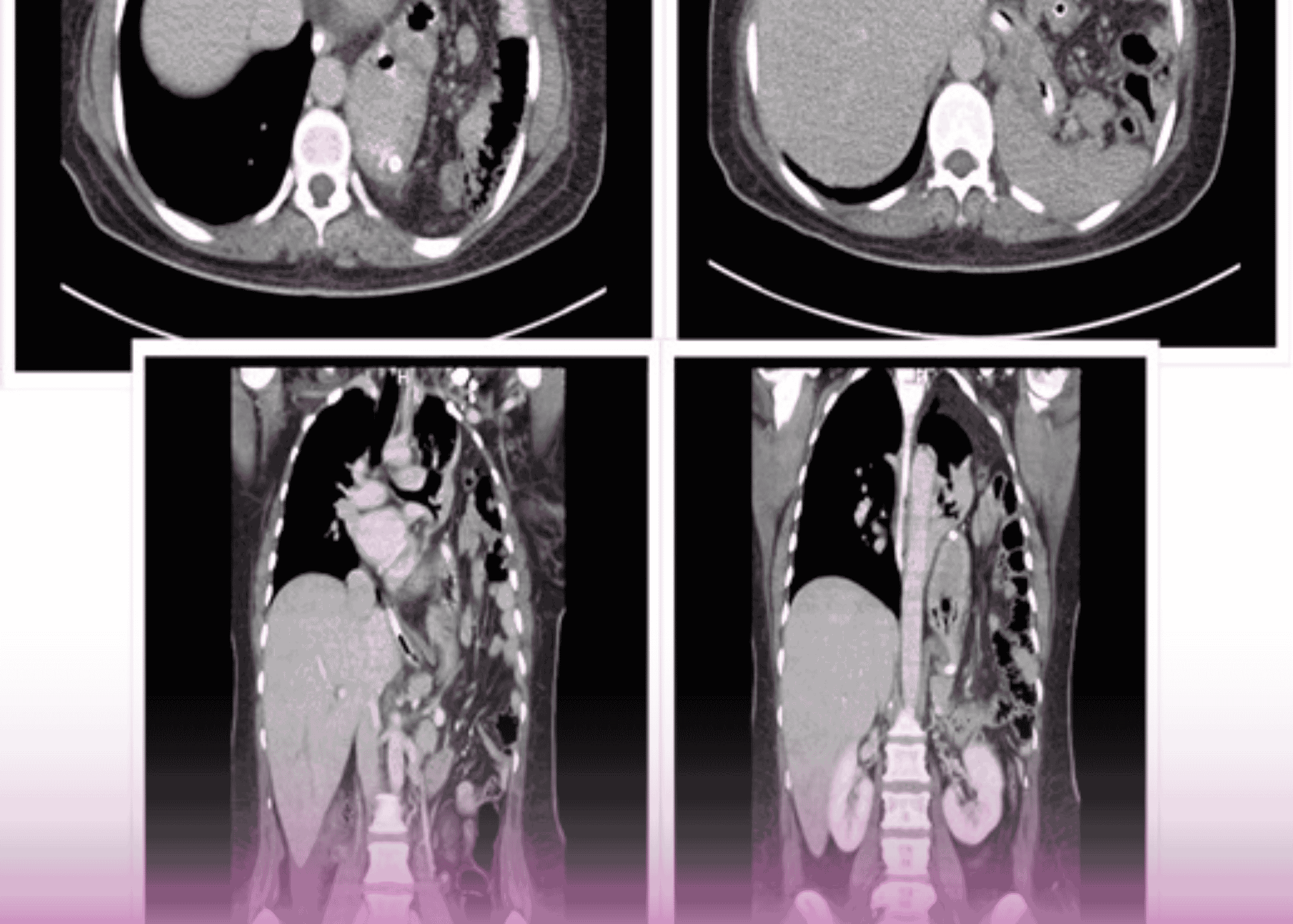
- بينما كان المريض لا يزال تحت تأثير التخدير، تم إجراء تصوير بالرنين المغناطيسي أثناء العملية، مما كشف عن جزء صغير متبقي من الورم مختبئ خلف الشريان السباتي الأيسر
- بناءً على هذه المعلومات الحاسمة، تمت إعادة المريض فوراً إلى غرفة العمليات لإجراء استئصال إضافي لتحقيق الإزالة الكاملة للورم
يسلط هذا الحالة الضوء على القيمة الكبيرة لتقنية التصوير بالرنين المغناطيسي أثناء العملية الجراحية، والتي سمحت للجراحين بتحديد الورم المتبقي الذي كان من الممكن تفويته، مما أتاح استئصالاً أكثر اكتمالاً في جلسة جراحية واحدة.
تم إجراء تصوير بالرنين المغناطيسي للمتابعة بعد 24 ساعة من الجراحة والذي أكد الاستئصال الكلي للورم دون وجود بقايا مرئية
الإدارة متعددة التخصصات لمرحلة ما بعد الجراحة
بعد التأكيد النهائي بالفحص النسيجي المرضي لورم الكوردوما المنحدري، تم عرض الحالة مرة أخرى على المجلس الاستشاري للأورام لمناقشة العلاج المساعد. وبناءً على خصائص الورم ومدى الاستئصال، تم التوصية بالعلاج الإشعاعي المساعد للحد من خطر عودة المرض.
هذا النهج الشامل متعدد المراحل لتخطيط العلاج يجسد قيمة التعاون متعدد التخصصات في إدارة حالات الأورام المعقدة
التحديات والاعتبارات
واجهت إدارة هذه الحالة العديد من التحديات المهمة:
ندرة الحالة
مع معدل إصابة يقدر بثماني حالات فقط لكل 10 ملايين شخص، تعتبر أورام الكلايفال كوردوما نادرة للغاية. ونتيجة لذلك، يكتسب عدد قليل من جراحي الأعصاب خبرة كبيرة في علاج هذه الأورام، مما يجعل كل حالة تحدياً تقنياً كبيراً يتطلب خبرة متخصصة.
٢. الموقع التشريحي الحرج
موقع الورم عند قاعدة الجمجمة شكّل تحديات تشريحية هائلة
- موجود خلف العظم المنحدري وأمام جذع الدماغ
- يصعب الوصول إليه عبر الجمجمة دون مخاطر كبيرة للإصابة بأمراض عصبية
- تقع بالقرب من الهياكل الوعائية الحيوية، بما في ذلك الشرايين السباتية في الأمام والشريان القاعدي في الخلف
- مجاور للعديد من الأعصاب القحفية التي قد تتضرر أثناء الجراحة
3. التحديات الجراحية التقنية
يقدم المنهج بالمنظار، رغم كونه أقل تدخلاً جراحياً، تحدياته التقنية الخاصة:
- العمل من خلال ممر ضيق مع قدرة محدودة على المناورة
- التنقل بين التراكيب الحيوية مع هامش ضئيل للخطأ
- العمل بمنظار داخلي بقطر 4 مم عبر الممر الأنفي للوصول إلى ورم عميق
- إنشاء نافذة جراحية عبر العظم المنحدر بين الشرايين السباتية (بعرض حوالي 1 سم وارتفاع 1.5 سم) لإزالة ورم بحجم 3 سم
٤. الاعتبارات المتعلقة بالأورام
تشكل أورام الحبل الشوكي تحديات سرطانية فريدة:
- يبلغ متوسط البقاء على قيد الحياة حالياً للمرضى المصابين بورم الكوردوما القذالي حوالي 7 سنوات
- معدلات البقاء الإجمالية هي 68% بعد 5 سنوات و40% بعد 10 سنوات
- يجعل قرب الورم من الأنسجة الحيوية الاستئصال الكامل صعب التحقيق بشكل آمن
المزايا التكنولوجية
تُظهر هذه الحالة تأثير التكنولوجيا المتقدمة في جراحة الأعصاب الحديثة
جراحة قاع الجمجمة بالمنظار
تمثل المقاربات بالمنظار أحدث التطورات في جراحة قاعدة الجمجمة، حيث توفر:
- الوصول الجراحي محدود التدخل عبر الممرات الطبيعية
- تصور ممتاز مع مناظر مكبرة وعالية الدقة
- تقليل الأضرار الجانبية للمنشآت المجاورة
- التعافي السريع مقارنة بالطرق التقليدية المفتوحة
التصوير بالرنين المغناطيسي أثناء العملية
توفر التصوير بالرنين المغناطيسي أثناء العملية الجراحية أثبت أهميته الحاسمة في هذه الحالة
- تم تحديد الورم المتبقي الذي كان من الممكن أن يتم تفويته
- تم تمكين العودة الفورية إلى الجراحة لإجراء استئصال كامل
- تم التخلص من الحاجة إلى عملية ثانية
- النتائج المحتملة المحسنة للأورام على المدى الطويل
مركز السرطان الشامل وإمكانياته
معهد برجيل للسرطان في مركز برجيل الطبي قدم العديد من المزايا:
- فريق متخصص من الأطباء ذوي التدريب العالي
- أحدث المعدات والمرافق
- بروتوكولات العلاج المحدثة
- الرعاية المستمرة الشاملة من التشخيص مروراً بالجراحة والعلاج المساعد
الخاتمة
توضح هذه الحالة الإدارة الناجحة لورم حبلي مصلي نادر وصعب في منطقة المنحدر من خلال نهج جراحي متطور محدود التدخل. يجسد تكامل التقنيات الجراحية المتقدمة والتصوير أثناء العملية والتعاون متعدد التخصصات أفضل ما في الرعاية العصبية الورمية الحديثة.
إن القدرات الشاملة في مدينة برجيل الطبية – بما في ذلك الخبرة الجراحية المتخصصة، والتصوير المتقدم أثناء العملية، والفريق متعدد التخصصات لعلاج الأورام – كانت عاملاً حاسماً في تحقيق نتيجة مثالية في هذه الحالة. بالنسبة للحالات النادرة والمعقدة مثل أورام الميزابة القاعدية، يوفر مثل هذا النهج الشامل للمرضى أفضل فرصة للعلاج الناجح وتحسين جودة الحياة.
هذه الحالة تعد مثالاً ممتازاً على كيفية تمكن التقدم التكنولوجي والتعاون متعدد التخصصات من التغلب على أصعب الحالات الجراحية العصبية، مما يوفر الأمل والشفاء للمرضى الذين يواجهون اضطرابات نادرة ويصعب علاجها.